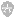起搏动态 | 徐天程摘译——左束支起搏中损伤电流的电生理特征及临床价值

在起搏器电极植入过程中,将电极固定到心肌会造成急性组织损伤,可通过腔内图中较基线抬高且持续时间延长的ST段来识别,被称为损伤电流(current of injury, COI)。研究表明,损伤电流的存在是电极固定良好的表现,与电极急性期及远期稳定性相关。Vijayaraman团队详细报道了希氏束起搏(his bundle pacing, HBP)术中记录的希氏束(His)损伤电流,并提出与低起搏阈值相关。在2017年, 黄伟剑教授团队首次报道了左束支起搏(LBBP)技术。这种经静脉、穿间隔、夺获左束支的起搏技术,作为希氏束起搏的补充,具有低阈值、高感知(交叉感知少)、固定良好且充分等优势,然而目前对左束支损伤电流的进一步研究也尚欠缺,值得探究。
左束支损伤电流的出现可能的原因是电极头端与传导束系统密切接触。同时,由于左束支走行于左室内膜面下,可能引起的间隔穿孔。术中监测左束支电位及其损伤电流可以帮助术者把握电极植入深度,一定程度上避免间隔穿孔或及早识别穿孔。本研究的目的是探究左束支损伤电流在左束支起搏中的电生理特征及临床指导意义。
研究方法
纳入人群:这是一项单中心、回顾性、观察性研究,纳入了2018年8月至2019年3月期间具有起搏适应症、符合纳入标准、尝试左束支起搏且植入永久性心脏起搏器的患者。纳入标准包括:(1) QRS时限<120 ms, (2) 术中记录到左束支电位, (3) 随访时间超过6个月。排除标准包括:(1) 室性逸搏心率 (QRS时限≥120ms),(2) 小于18岁或大于90岁。
植入过程:使用3830电极和C315 His鞘进行左束支起搏。使用起搏分析仪(型号:2290;Medtronic, Inc)和电生理记录仪(GE CardioLab EP Recording System 2000;GE, Milwaukee, Wisconsin, USA)来记录腔内心电图(单极记录, 30-500HZ)和心室损伤(Unipolar Wilson Central Terminal, 0.5-500Hz)。为了在腔内心电图上显示左束支电位,在电生理记录仪上使用100 mm/s作为扫描速度,但可根据具体情况进行适当调整。
具体手术步骤在先前发表的文章中详细描述过。
左束支起搏的电生理特征及类型:在这个研究中,所有患者均满足两个主要的左束支夺获的特征:(1)起搏呈右束支阻滞形态, (2)记录到左束支电位。此外,所有患者的左束支夺获形态分为2种类型的左束支夺获:选择性左束支起搏(仅夺获传导束)和非选择性左束支起搏(同时夺获间隔和传导束)。
阈值测试中夺获方式:
1) 非选择性左束支夺获到选择性左束支夺获:左室间隔心肌夺获阈值>传导束夺获阈值。高输出同时夺获传导束与心肌;低输出电压仅夺获传导束时,腔内图中可见起搏电刺激与心室肌信号间存在分裂。
2) 非选择性左束支夺获到左室间隔心肌夺获:左室间隔心肌夺获阈值<传导束夺获阈值。逐渐降低起搏电压,从同时夺获传导束及心肌变为仅夺获左室间隔心肌,伴随着左室激动达峰时间(Stim-LVAT)突然延长。
3) 低输出电压起搏时即同时夺获传导束及心肌:一旦起搏即呈传导束、心肌同时夺获,无论高低电压起搏左室激动达峰时间均与自身达峰时间相同且保持最短。
损伤电流判断标准:左束支电位为腔内图中早于QRS图形前20-30ms左右的高频电位信号。如果左束支电位到心室的连线(P-V段)较基础等电位线抬高或降低超过25%,提示存在左束支损伤电流(图1)。
图1 各型左束支损伤电流的变化过程和形态特征
随访:
人口统计学特征及辅助检查在术前收集。术中参数由两个有经验的医生独立双盲地使用电生理记录仪识别左束支损伤电流并记录其他左束支起搏特征(包括自身及起搏电生理特征、起搏参数、操作相关参数、并发症等)。其中不同起搏电压下,QRS形态及持续时间、左束支电位、损伤电流及形态、左束支电位到心室信号间期、左室激动达峰时间被重点测量。术后起搏参数在术后第一天、随访6个月及随访12个月时重复测量,同时记录出现术后并发症。
研究结果
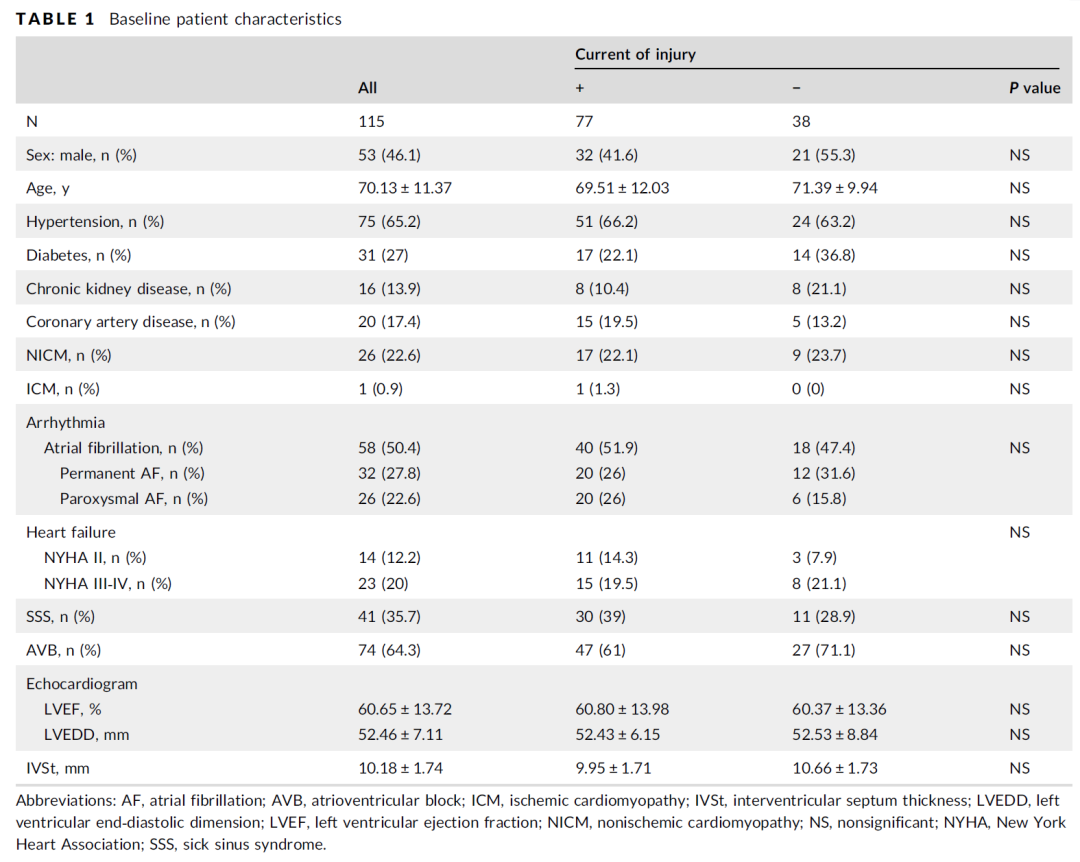
基线特征:115例(98.3%)记录到左束支电位的患者被纳入此研究,2例没有记录到左束支电位的患者被剔除。(表1)按有无记录到损伤电流展示了研究人群的基线和特征。按照本研究的左束支损伤电流标准,77(67.0%)的患者记录到左束支损伤电流,38(33.0%) 的患者未记录到左束支损伤电流。统计结果两组间人口学特征或既往病史无明显差异。
表1 基线
左束支损伤电流分型:
类型1 (n=38, 49.4%): 明确的高频电位伴随升高的PV段,部分患者表现为高频电位时限增宽。随着时间的变化,升高的PV段逐渐回落至基线,高频电位显露得更明显。
类型2 (n=21, 27.3%): 显著升高的PV段遮盖了高频电位。随着PV段逐渐回落,部分患者变换成类型1,同时电位变得明显。
类型3 (n=18, 23.4%):左束支电位伴随负向压低的PV段。在PV段缓慢回到基线之后,高频电位显现出来。
术中电生理特征:(表2)详细展示了本研究人群的电生理特征。115例记录到左束支电位的患者,起搏形态均为右束支阻滞图形。左束支电位到QRS波起始(P-V)为24.0±4.5ms,左室达峰时间为69.3±8.0ms。术前QRS92.5±8.1ms,起搏QRS111.4±10.3ms。组间无明显统计学差异。106(92.2%)的患者能实现低输出夺获左束支≤1.5V/0.5ms。其中,COI(+)为77/77(100%),COI(-)为29/38(76.3%)(P<0.001)。COI(+)和COI(-)患者在感知或阻抗方面无明显差异。
表2 起搏电生理特征
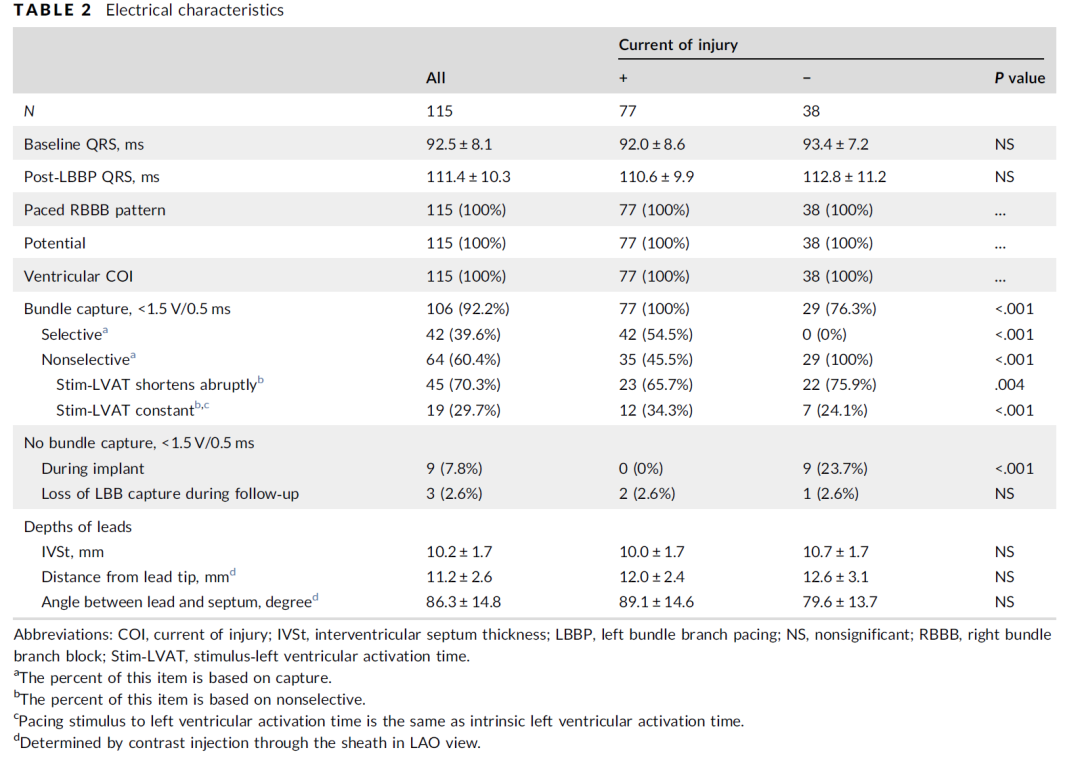
在所有低左束支夺获阈值的患者(106/115)中,选择性左束支夺获可出现在42(39.6%) 的患者中。选择性左束支夺获更常见于COI(+)组,然而在COI(-)少见(54.5% vs. 0%, P<0.001)。内膜和传导束阈值相同的患者(无论高低输出电压,左室激动达峰时间与自身左室达峰时间相同)在COI(+)组较COI(-)组更常见(34.3% vs. 24.1%, P<0.001)。非选择性左束支夺获(逐渐增高电压,左室激动达峰时间突然缩短至与自身左室达峰时间相同)在COI (-) 较COI (+)组更常见(75.9% vs. 65.7%, P=0.004)。
两组室间隔厚度相似,通过鞘内造影确认两组电极大致深度相似。
随访参数:左束支夺获阈值、感知、阻抗保持稳定,两组组间无明显差异。(表3)
表3 起搏参数
并发症:2例患者在术中出现间隔穿孔而重新进行电极植入。穿孔时左束支损伤电流和心肌损伤电流均突然消失。随访6个月无严重并发症发生(电极脱位、囊袋感染、卒中等)。如(表2)所示,在随访期间,2例COI(+)患者和1例COI(-)患者出现高传导束夺获阈值(>1.5V/0.5ms)。无传导束夺获的患者仍具有低的左室内膜心肌夺获阈值(0.67±0.29V/0.5ms),不需要电极重置。
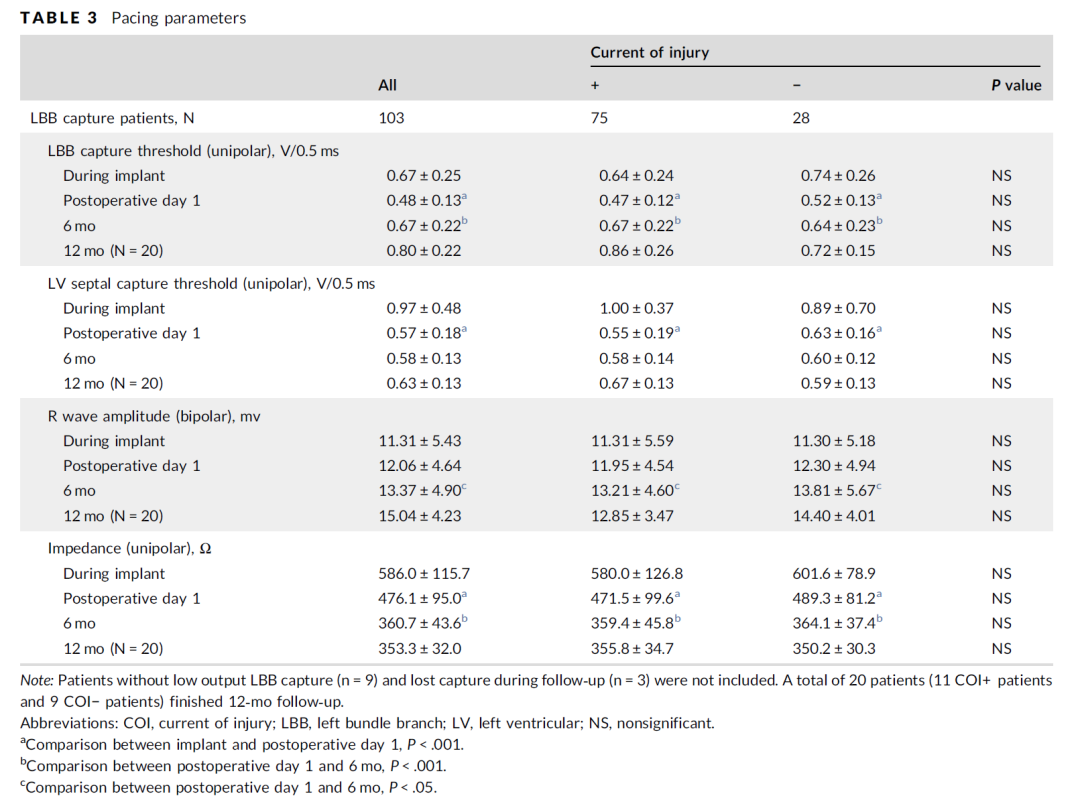
术中出现左束支损伤电流提示左束支易夺获:(图2)展示了深部间隔心肌夺获到左束支夺获变化的病例。在电极被拧入的过程中,左束支电位振幅逐渐增大,后同时出现了左束支电位伴随着左束支损伤电流。在最开始的阶段,左束支电位很小且没有记录到损伤电流,低输出电压的起搏左室达峰时间 (91ms)比自身左室达峰时间 (72ms)长,低输出电压时传导系统未被夺获。然而,此位点增高输出电压时的起搏左室达峰时间(72ms)与自身左室达峰时间 (72ms)相同,这意味着电极已接近左束支。再继续深拧导线1.5圈后,记录到了左束支损伤电流,起搏左室达峰时间在不同的输出电压下均与自身左室达峰时间相同且保持不变,提示传导系统被夺获。
图2
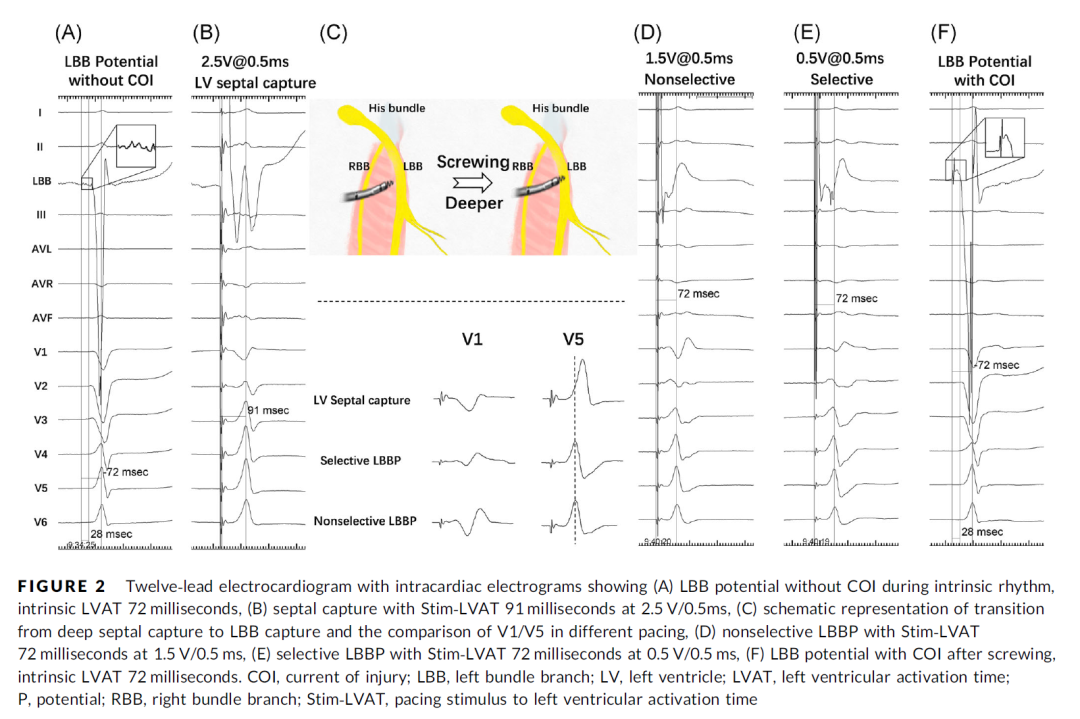
左束支损伤电流合并心肌损伤电流的提示意义:(图3)展示了一个病例在可接受的起搏参数(1V/0.5ms)下实现左束支起搏。术中,左束支损伤电流和心肌损伤电流均被记录。然而,继续深拧后电极穿孔。此时左束支损伤电流和心肌损伤电流同时消失,伴随着阻抗突然从580Ω下降到了320Ω,低输出无法夺获左束支。通过这个病例,体现了左束支损伤电流结合心肌损伤电流在判断电极深度和早期识别术中穿孔方面的价值。
图3
本文的主要发现:1)左束支损伤电流在67%(77/115)的有左束支电位的患者中被记录到,较希氏束的损伤电流更常见。2)左束支损伤电流与左束支夺获相关,并且夺获阈值低,所有有左束支损伤电流的患者束支夺获阈值均<1.5V/0.5ms。3)左束支损伤电流伴随心室损伤电流的消失,阈值和阻抗(单极)的突然变化提示室间隔穿孔。4)在1年随访中,记录到左束支电位合并损伤电流的患者的左束支电极稳定,无后期间隔穿孔事件。