HBP给CRT患者多一种选择
· 病变特点及其解决方案:
经典的CRTD+AVN消融适应证,在此基础上行HBP希望能获得比BV更好的治疗效果。
· 证据引用:ESC2013指南建议:
心衰NYHA Ⅲ-Ⅳ级,EF<35%,QRS≥120 ms,房颤患者,进行房室结消融后植入CRT(Ⅱa)。由于患者频发室早并伴短阵室速,建议升级CRTD(一级预防Ⅰ)。研究证明,希氏束起搏可纠正束支传导阻滞,尝试进行HBP以纠正完左。
· 该病例需要选择该器械植入的理由及注意事项:
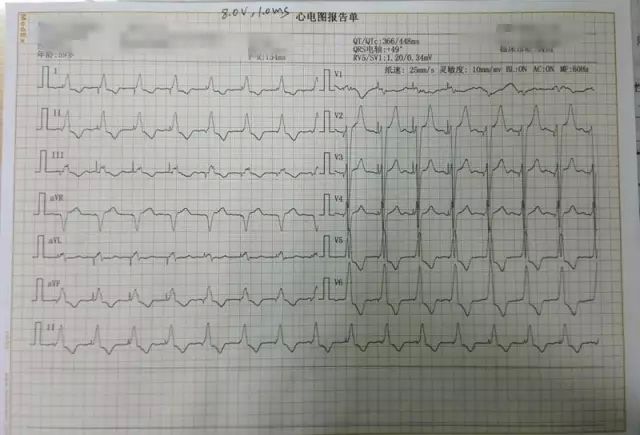
HBP受患者自身左束支阻滞位点的限制,有时会在比较高的输出电压下才能完全消除CLBBB,本例患者的纯His阈值为6.0 V/1.0 ms,无法在较经济的条件下进行HBP。因此采用BV作为备用方案治疗CLBBB。房室结消融对于本例患者为必须,一是减少AF对BV起搏百分比的影响,二是即便不进行房室结消融,患者也有可能由间歇性Ⅲ度AVB进展为持续性Ⅲ度AVB,在进展的过程中AF的快下传有可能影响到CRT的治疗,导致患者心衰的加重。
植入器械:Viva XT CRTD
病史资料(男,59岁,55 kg)
就诊时间: 2015年12月。
主诉: 胸闷、气憋伴咳嗽1月。
现病史: 患者诉1月前受凉感冒后出现胸闷、气憋、气喘伴咳嗽、乏力症状;无黑矇、晕厥,无发热、咳痰,无恶心、呕吐、心悸,无心前区疼痛,无视物模糊、视物旋转,夜间平卧困难,双下肢无浮肿;患者就医于海东医院,诊断为“冠状动脉粥样硬化性心脏病”,经对症治疗(具体不详)后症状未见明显好转;现仍主诉胸闷、气憋、乏力明显;现为求进一步诊治来我院就诊,门诊以“胸闷待查,胸腔积液,心功能不全”收住我科。患者自发病以来神智清,精神、食欲可,睡眠欠佳,大小便如常,近期体重无明显改变。
既往史: 平素身体状况良好,否认肝炎,结核等传染病病史;否认高血压,糖尿病史否认手术及外伤史,无药物食物过敏史。
体格检查: 体温36.1℃,呼吸20次/分,脉搏80次/分;血压(右上)110/60 mm Hg。发育正常,营养中等,神智清,精神可,面容正常,体位自主,步态正常,皮肤及粘膜正常,浅表淋巴结无肿大。颈静脉无怒张,颈动脉搏动正常,颈部血管无杂音。
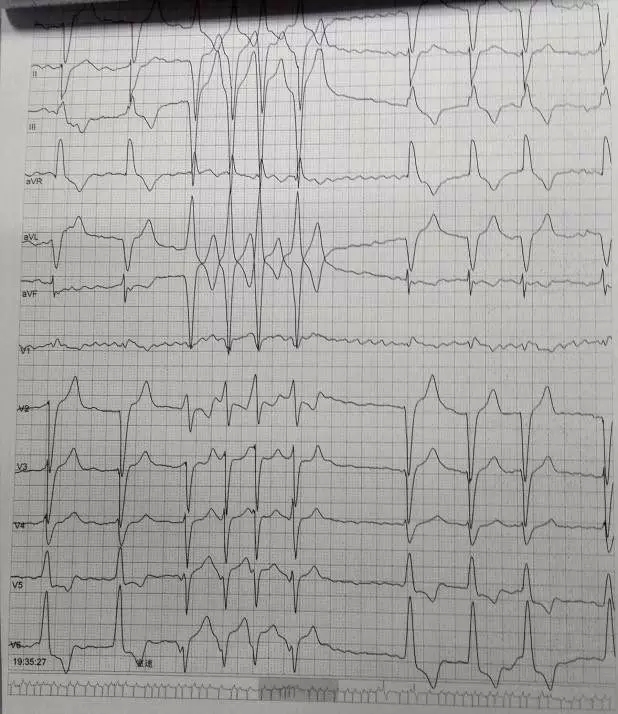
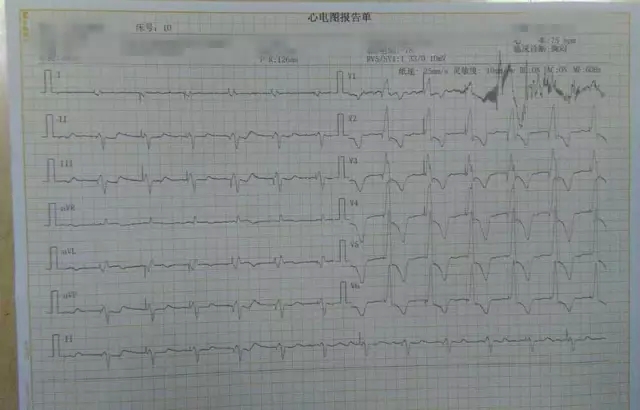
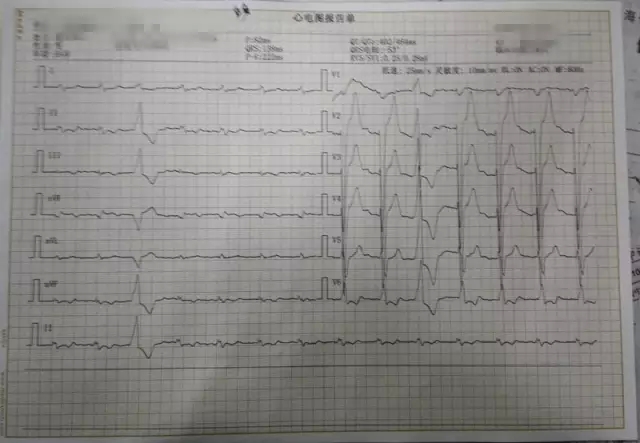
入院心电图: 异位心律,心房颤动,间歇性三度房室传导阻滞,频发多源性室性异位搏动,部分成对室早异位搏动,短阵室性心动过速,可见交界性逸搏心律,完全性左束支传导阻滞。
超声心动图: 左心房舒张末期内经45 mm,左心室66 mm,左室射血分数0.3,二尖瓣少中量返流,三尖瓣少量返流,心功能明显减低。
影像学检查: 心胸比0.7,左房室增大, 两下肺炎症,治疗后复查。
实验室检查: NT-ProBNP 3994 pg/ml,Cr 88.7 μmol/L。
心功能分级: Ⅲ级
初步诊断
入院诊断: 1. 心律失常 心房颤动,间歇性三度房室传导阻滞 完全性左束支传导阻滞 频发室早,短阵室速;2. 扩张性心肌病,心力衰竭 心功能Ⅲ级。
危险评估: 心力衰竭反复发作合并间歇性三度房室传导阻滞 完全性左束支传导阻滞 频发室早,短阵室速,手术风险极高。
诊疗策略: 入院后给予强化抗心力衰竭治疗,患者心衰症状缓解,可平卧入睡。遂决定植入心脏在同步治疗起搏器(CRT-D,DTBA2D1,Medtronic)左心室导线植入左心室前侧静脉,行房室结消融术,尝试进行希氏束起搏。
术前动态心电图:
选用该策略器械理由: ESC2013指南建议:心衰NYHA Ⅲ-Ⅳ级,EF<35%,QRS≥120 ms,房颤患者,进行房室结消融后植入CRT(Ⅱa)。由于患者频发室早并伴短阵室速,建议升级CRTD(一级预防Ⅰ)。研究证明,希氏束起搏可纠正束支传导阻滞,尝试进行HBP以纠正完左。
其他说明: 拟于入院第13天行CRT-D植入、房室结消融及HBP。
手术过程
手术时间: 入院第13天。
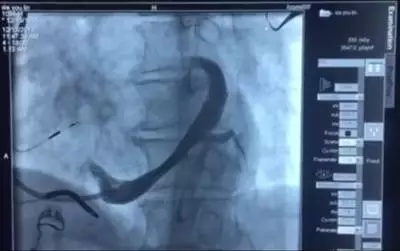
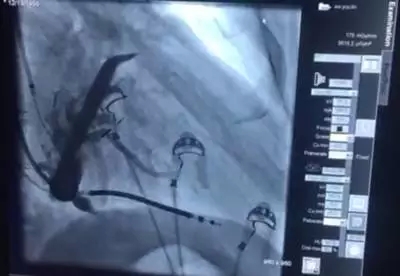
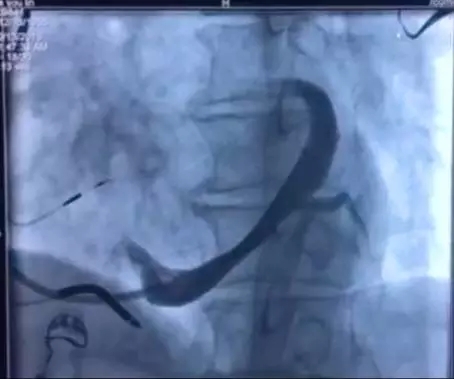
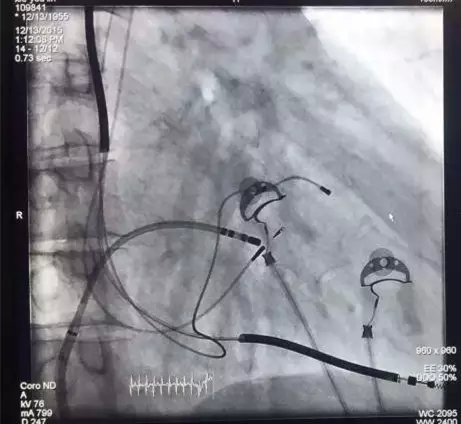
过程1说明: 经静脉放置除颤电极导线于右室心尖,参数测试良好。双导线法放置3830电极于希氏束:先将一根3830电极配合C315HIS鞘固定在HIS附近,由10 V输出逐渐降低电压,确定观察到形态、宽窄不同的起搏图形,并确定完左完全消失的HBP阈值。放入另一根3830电极配合C30469鞘管,在第一根3830附近寻找更好的起搏位点,以期获得更低的HBP阈值(完左完全消失)。本例术中最低阈值为3.5 V/1.0 ms。左室导线经冠状窦放置于侧静脉,参数测试良好。
心房导线位置:希氏束;右室导线位置:心尖;左室导线位置:侧静脉。
造影图片:
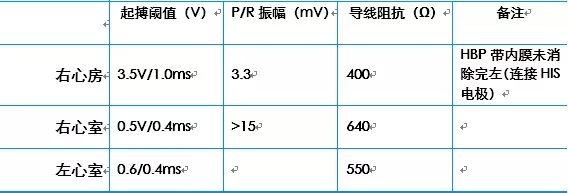
过程2说明: 导线电学参数
过程3说明: 制作囊袋、植入起搏器,连接HIS电极至起搏器A IS-1孔,右室起搏电极至RV IS-1孔,左室起搏电极至LV IS-1孔,蓝色除颤线圈至起搏器SVC孔,红色除颤线圈至起搏器RV线圈孔。
囊袋部位:左侧筋膜层
术者反馈:Viva CRTD流线型的外观,手感好,植入囊袋后皮肤表面突起不明显,对本例较瘦的患者囊袋愈合较好。
手术小结
术前心电图:
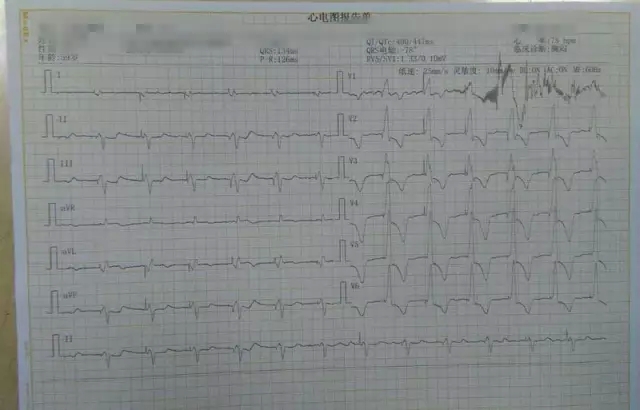
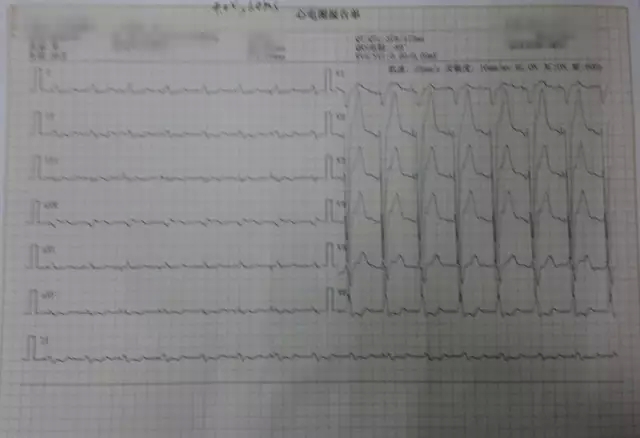
术后心电图:
冠状窦造影图:
术中电极及AVN消融图:
术后管理与随访
术后管理:
术后检查:术后心电图QRS时限缩窄到134 ms。术后心电图:
术后程控:
CRT疗法简介
Cardiac Resynchronization Therapy(CRT)是一种非药物治疗心力衰竭的方法,在右心房、右心室和左心室分别植入电极导线,通过起搏的方法使心房和左、右心室按顺序激动,以恢复心脏收缩的同步性,称为心脏再同步治疗(CRT)。
医师介绍
马晓峰,青海省心脑血管病专科医院,硕士研究生、主任医师、心血管内科专家。从事心内科工作近20年,在首都医科大学附属北京朝阳医院、首都医科大学附属北京安贞医院、北京大学人民医院、南京大学医学院附属鼓楼医院等多家国内外著名心脏中心进修学习。现任青海省医学会心血管分会秘书、中华医学会心电生理和起搏分会青年委员会候补委员。多次前往美国、新加坡等国参加学术交流活动。具有扎实的理论基础和丰富的临床经验,了解和掌握本专业国内外现状和发展动态。熟练诊断和治疗冠状动脉粥样硬化性心脏病、肺源性心脏病、心脏瓣膜病、心律失常等心血管内科复杂疑难病症和常见病症。主持开展单腔、双腔心脏起搏器安装、冠状动脉造影、冠状动脉支架植入,各种心律失常的心内电生理检查及射频消融术等心脏介入检查及治疗,尤其擅长对复杂、高危冠状动脉病变的介入治疗。并在省内率先开展心房纤颤的冷冻球囊消融治疗,抗核磁起搏器植入、起搏器双螺旋电极植入、IVUS引导下左主干分叉病变双支架植入、希氏束起搏+房室结消融+CRTD起搏器植入手术达到国内先进水平,填补了省内空白。多次主持开展三新技术,其中近期参与的《EnSite NavX三维标测系统指导下以环肺静脉电隔离为基础对心房颤动的导管消融》、《冷冻球囊消融技术治疗阵发性心房颤动的临床应用获得》获国内先进,《经单桡动脉途径行CTO病变介入治疗同时行对侧造影技术(BASiRalA)》等技术获得省内先进。并在国家级核心期刊发表《高原人体多支冠状动脉的独立危险因素研究》、《冠状动脉内支架植入术治疗高原地区冠心病临床疗效评估》、《高原运动与免疫应激》、《瑞舒伐他汀对经皮冠状动脉介入治疗患者术后炎症反应与心肌损伤的影响》等多篇论文。